ایمپلنت فول آرچ امروز یکی از مهمترین گزینهها برای بازسازی کامل فک در بیماران بیدندان یا با دندانهای غیرقابل حفظ است. در این رویکرد، به جای چندین واحد ایمپلنت و روکش جداگانه، یک پروتز ثابت کامل بر پایه چند ایمپلنت استراتژیک برای کل یک فک طراحی و اجرا میشود.
درمان ایمپلنت فول آرچ با هدف ایجاد عملکرد جویدن پایدار، زیبایی قابل قبول و احساس دندانهای طبیعی انجام میشود و میتواند جایگزینی پیشرفته برای دنچر متحرک کلاسیک باشد. این روش، در صورت طراحی و اجرای صحیح، کیفیت زندگی بیمار را در سطحی کاملا متفاوت قرار میدهد.
این مقاله با تمرکز بر ایمپلنت فول آرچ به عنوان یک پروتکل درمانی تمام قوسی، ابعاد مختلف انتخاب بیمار، مراحل درمان، نقش فناوریهای دیجیتال، مزایا و محدودیتها و نیز مراقبت بلندمدت را به صورت نظاممند مرور میکند.
تعریف و جایگاه ایمپلنت فول آرچ در درمانهای ایمپلنت
ایمپلنت فول آرچ به مجموعهای از طرحهای درمانی اطلاق میشود که در آن با تعداد محدودی ایمپلنت (معمولا ۴ تا ۶ واحد در هر فک) یک پروتز ثابت کامل ساخته میشود. این پروتز میتواند به صورت پیچشونده یا سیمان شونده به فریم متصل بر ایمپلنتها وصل شود.
جایگاه ایمپلنت فول آرچ در درمان بیماران بیدندان زمانی پررنگتر میشود که حجم استخوان در برخی نواحی محدود باشد و نتوان تعداد زیادی ایمپلنت مستقل را به صورت کلاسیک جایگذاری کرد. در این حالت، استفاده از ایمپلنتهای مایل و توزیع مناسب آنها، امکان حمایت از یک قوس کامل را فراهم میکند.
از منظر بیمار، ایمپلنت فول آرچ به معنای داشتن دندانهای ثابت، بدون نیاز به خارج کردن روزانه پروتز و با ثبات عملکردی بسیار بالاتر نسبت به دنچر متحرک است.
کاندیدهای مناسب برای ایمپلنت فول آرچ
انتخاب صحیح بیمار، اولین شرط موفقیت ایمپلنت فول آرچ است. بیماران بیدندان کامل، یا افرادی که مجموعهای از دندانهای با پیشآگهی بسیار ضعیف دارند، میتوانند گزینه مناسبی برای این نوع بازسازی باشند.
در ارزیابی اولیه، وضعیت استخوان فک، شرایط عمومی سیستمیک، عادات دهانی (مانند دندانقروچه) و انتظارات زیبایی و عملکردی بیمار بررسی میشود. اگر بیمار به دنبال دندانهای ثابت و پایدار و در عین حال مایل به پذیرش یک پروتز پیچیدهتر از دنچر متحرک باشد، ایمپلنت فول آرچ میتواند به عنوان گزینه اصلی مطرح شود.
در برخی بیماران، ابتدا نیاز به درمانهای کمکی مانند پیوند استخوان، سینوس لیفت یا اصلاح بافت نرم وجود دارد تا بستر مناسب برای ایمپلنت فول آرچ فراهم شود.
مراحل کلی درمان در ایمپلنت فول آرچ
طرح درمان ایمپلنت فول آرچ معمولا در چند مرحله برنامهریزی میشود: ارزیابی و تشخیص، طرح درمان، جراحی، پروتز موقت و نهایتا پروتز نهایی. هر یک از این مراحل باید با هماهنگی نزدیک بین دندانپزشک، جراح و لابراتوار انجام شود.
در بسیاری از پروتکلها، تلاش بر این است که بیمار در کوتاهترین زمان ممکن پس از جراحی، از یک پروتز موقت ثابت بهرهمند شود تا دوران بیدندانی کامل به حداقل برسد. این پروتز موقت، هم از نظر زیبایی و هم از نظر عملکرد، مرحله گذار تا تحویل کار نهایی در درمان ایمپلنت فول آرچ محسوب میشود.
در نهایت، پس از تثبیت شرایط بافتی و اطمینان از ثبات ایمپلنتها، پروتز نهایی با طراحی دقیقتر و مواد مقاومتر ساخته و تحویل میشود.
نقش دندانپزشکی دیجیتال در موفقیت ایمپلنت فول آرچ
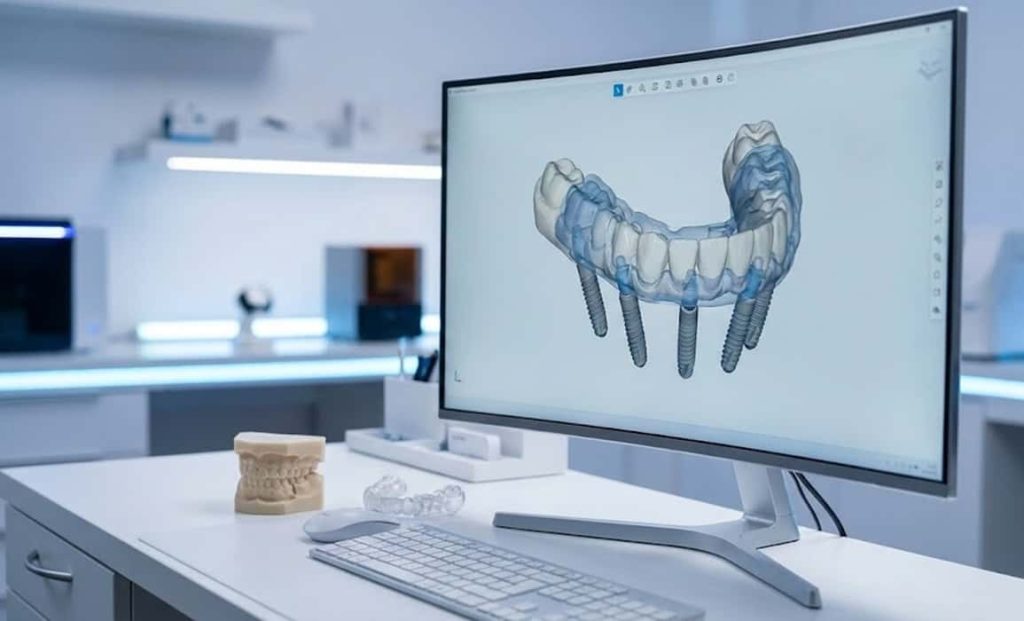
فناوریهای دیجیتال، اجرای دقیق و پیشبینیپذیر ایمپلنت فول آرچ را تسهیل کردهاند. اسکن داخل دهانی، CBCT، نرمافزارهای طراحی سهبعدی و راهنماهای جراحی پرینتشده، همگی به بهینهسازی جایگذاری ایمپلنتها و طراحی پروتز کمک میکنند.
امروزه در بسیاری از موارد، موقعیت ایمپلنتها، فرم پروتز و حتی طرح لبخند پیش از جراحی اصلی، در محیط دیجیتال شبیهسازی میشود. این سطح از برنامهریزی، ریسک انحراف از طرح اولیه را کاهش میدهد و هماهنگی بین تیم کلینیکی و لابراتوار را در درمان ایمپلنت فول آرچ افزایش میدهد.
برای آشنایی عمیقتر با جنبههای طراحی، مطالعه مقاله جامع طراحی فولآرچ دیجیتال میتواند درک کاملتری از نقش طراحی دیجیتال در این درمانها ارائه کند.
مقایسه ایمپلنت فول آرچ با دنچر متحرک و رستوریشنهای بخشبهبخش

در مقایسه با دنچر متحرک، ایمپلنت فول آرچ ثبات بسیار بیشتری در حین جویدن و صحبت ایجاد میکند. نبود حرکت پروتز، کاهش قابل توجه نقاط فشار و بهبود حس اعتماد به نفس بیمار از مزایای اصلی این روش است.
در مقابل درمانهای بخشبهبخش، ایمپلنت فول آرچ در بسیاری موارد از نظر تعداد ایمپلنت، هزینه و زمان کلی درمان مقرونبهصرفهتر است؛ زیرا به جای چندین پل و روکش جداگانه، یک ساختار واحد برای کل قوس طراحی و اجرا میشود. این وضعیت، هم نگهداری را سادهتر میکند و هم مدیریت نیروهای اکلوزالی را در طول ایمپلنت فول آرچ بهبود میبخشد.
با این حال، باید توجه داشت که تصمیم نهایی میان این گزینهها باید بر اساس وضعیت اختصاصی هر بیمار و ارزیابی دقیق ساختار استخوان و بافت نرم اتخاذ شود.
مزایا و محدودیتهای کلینیکی ایمپلنت فول آرچ
ایمپلنت فول آرچ مزایای متعددی دارد که از جمله میتوان به ثبات عملکردی بالا، امکان بازسازی همزمان زیبایی و فانکشن، کاهش نیاز به پیوندهای گسترده استخوان در برخی موارد و رضایت قابل توجه بیمار اشاره کرد.
در عین حال، این روش بدون محدودیت نیست. حساسیت بالا نسبت به طراحی و اجرای دقیق، نیاز به همکاری تنگاتنگ میان تیمهای مختلف، هزینه نسبتا بالاتر نسبت به دنچر متحرک و دشواری مدیریت شکست احتمالی یک یا چند ایمپلنت در سیستم، از چالشهای این حوزه به شمار میروند.
در صورت بروز مشکل در یک ایمپلنت، گاهی نیاز به بازطراحی کامل پروتز وجود دارد؛ بنابراین در طرح درمان ایمپلنت فول آرچ باید حاشیهای برای مدیریت این موارد غیرمنتظره در نظر گرفته شود.
انتخاب مواد و طراحی پروتز در درمانهای تمام قوسی
انتخاب مواد و نوع فریم پروتزی، بخش مهمی از برنامهریزی برای ایمپلنت فول آرچ است. ترکیبهای مختلفی مانند فریم فلزی با ونیر آکریلیک، ساختار فلز–سرامیک، یا پروتزهای تمام زیرکونیا میتوانند بسته به شرایط، مورد استفاده قرار گیرند.
در فک پایین، طراحی پروتز با توجه به فضای عمودی، موقعیت زبان و شکل قوس، اهمیت ویژهای دارد. در فک بالا نیز خط لبخند، پشتیبانی لب و نمایش لثه در هنگام لبخند باید در طراحی ایمپلنت فول آرچ مد نظر قرار گیرد. انتخاب نامتناسب مواد، میتواند به مشکلاتی مانند لبپریدگی، شکست فریم یا سایش زودرس منجر شود.
هماهنگی نزدیک میان دندانپزشک و لابراتوار در این زمینه، معیار کلیدی موفقیت در پروتزهای تمام قوسی است.
مراقبت و نگهداری بلندمدت از پروتزهای ایمپلنت فول آرچ
برخلاف تصور برخی بیماران، ایمپلنت فول آرچ نیز مانند دندان طبیعی نیازمند مراقبت مستمر است. بهداشت ناکافی، میتواند منجر به التهاب بافتهای اطراف ایمپلنت، پریایمپلانتایتیس و در نهایت از دست رفتن ایمپلنت شود.
آموزش کامل بیمار در زمینه استفاده از ابزارهای کمکی مانند برسهای بیندندانی، نخهای مخصوص زیر پروتز و دهانشویهها، بخشی جداییناپذیر از تحویل پروتز محسوب میشود. علاوه بر این، مراجعات دورهای برای ارزیابی وضعیت بافت نرم، پیچها، فریم و سطح پروتز، در برنامه پیگیری ایمپلنت فول آرچ باید بهطور دقیق تعریف شود.
در برخی موارد، نیاز به بازپیچ کردن، تعویض برخی اجزا یا پالیش مجدد سطوح وجود دارد که اگر در زمان مناسب انجام شود، عمر مفید سیستم را به شکل محسوسی افزایش میدهد.
سخن آخر
ایمپلنت فول آرچ یکی از پیشرفتهترین گزینههای بازسازی کامل فک در دندانپزشکی معاصر است که در صورت انتخاب صحیح بیمار، طرح درمان دقیق و اجرای هماهنگ، میتواند ترکیبی از زیبایی، عملکرد و راحتی را برای سالهای طولانی ارائه کند.
آینده درمانهای تمام قوسی به سمت ترکیب هرچه بیشتر برنامهریزی دیجیتال، جراحی هدایتشده و پروتزهای ثابت بر پایه ایمپلنت حرکت میکند. در این مسیر، ایمپلنت فول آرچ نه تنها یک تکنیک درمانی، بلکه بخشی مهم از استراتژی کلان بازسازی کامل دهان به شمار میرود که نیازمند نگاه جامع، آموزش مستمر و همکاری نزدیک میان تیمهای کلینیکی و لابراتواری است.
سوالات متداول درباره ایمپلنت فول آرچ
۱. ایمپلنت فول آرچ معمولا چند ایمپلنت در هر فک نیاز دارد؟
بسته به طرح درمان، کیفیت و حجم استخوان و نوع سیستم، اغلب از ۴ تا ۶ ایمپلنت در هر فک استفاده میشود. هدف، ایجاد حمایت کافی برای یک پروتز ثابت کامل است، نه جایگزینی یکبهیک هر دندان.
۲. مدت زمان کلی درمان ایمپلنت فول آرچ چقدر است؟
مدت درمان به وضعیت اولیه استخوان، نیاز به پیوند، پروتکل بارگذاری و شرایط عمومی بیمار وابسته است، اما در بسیاری از موارد بین چند ماه تا حدود یک سال برای تکمیل مراحل جراحی و پروتز نهایی زمان نیاز است.
۳. آیا در ایمپلنت فول آرچ امکان تحویل پروتز موقت در همان روز جراحی وجود دارد؟
در برخی پروتکلها و در صورت فراهم بودن شرایط استخوان و ثبات اولیه مناسب ایمپلنتها، میتوان پروتز موقت ثابت را در همان روز یا طی مدت بسیار کوتاهی پس از جراحی تحویل داد. این موضوع باید در طرح درمان اولیه به دقت برنامهریزی شود.
۴. ماندگاری ایمپلنت فول آرچ در مقایسه با دنچر متحرک چگونه است؟
در صورت رعایت بهداشت دهان، مراجعات منظم و حفظ سلامت عمومی، ایمپلنت فول آرچ میتواند برای سالهای طولانی عملکرد مناسبی داشته باشد. دنچر متحرک معمولا نیاز به تعویض یا ریلاین دورهای دارد و از نظر ثبات و راحتی قابل مقایسه با سیستمهای ثابت نیست.
۵. آیا همه بیماران بیدندان میتوانند از درمان فول آرچ بهرهمند شوند؟
خیر. وضعیت استخوان، شرایط سیستمیک، عادات دهانی و همکاری بیمار در رعایت دستورات بعد از درمان، همگی در انتخاب یا عدم انتخاب ایمپلنت فول آرچ نقش دارند. ارزیابی دقیق و مشاوره شفاف با بیمار، پیشنیاز تصمیمگیری در این زمینه است.